
很多人以为,脂肪肝就是“喝酒喝出来的”。可体检单常常打脸:明明不怎么喝酒,肝却先“长胖”了。到底怎么回事?要不要立刻把嘴管得很紧?
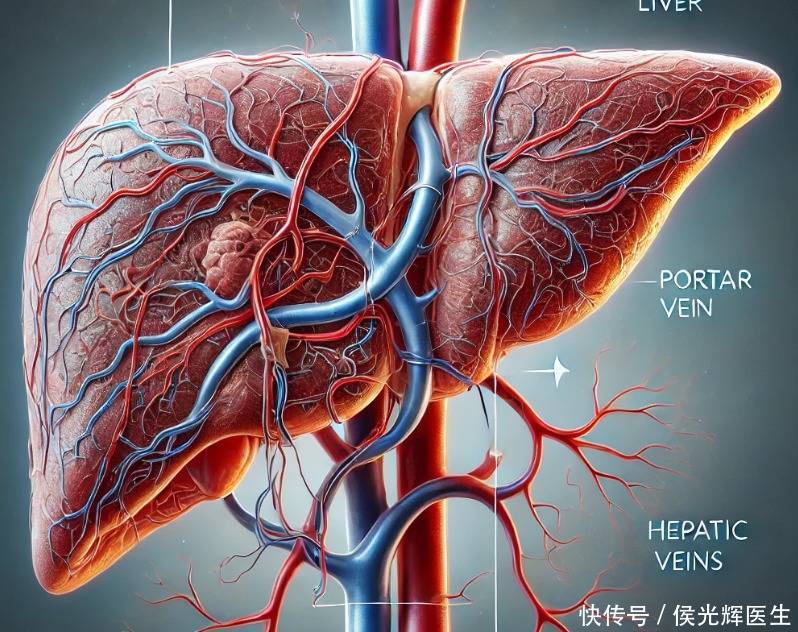
脂肪肝现在更常用的名字叫“代谢相关脂肪性肝病”(MASLD)。它强调“代谢”这根主线:只要肝里堆了脂肪,同时合并至少一项心代谢风险因素(如腹型肥胖、血糖异常、血脂异常、高血压等),就可能被归到这个谱系里;和酒精相关的脂肪肝是另一条线。将名字从NAFLD更新为MASLD,此举意义非凡。旨在更为精准地定义病症,同时有效去除原名称可能附带的污名化色彩,让表述更贴合实际且具人文关怀。
为什么会得?最核心还是“能量摄入与消耗不匹配+胰岛素抵抗”。再加上腹型肥胖、久坐少动、睡眠不规律、压力大,肝脏更容易把多余能量“存货”成脂肪。遗传因素也会推一把;某些药物(如部分激素、化疗药、抗心律失常药等)也可能加重。但要注意:体重正常的人也并非“免疫”,所谓“瘦人脂肪肝”并不罕见。总而言之,即便不沾酒水,患上脂肪肝亦属可能,此现象并非罕见之事,在生活中时有发生。

它多半没明显感觉,有人只是乏力、右上腹隐胀,更多是在B超或抽血时才被发现。真正需要警惕的,是它和糖尿病、动脉硬化、肾病等的“捆绑销售”。对高风险人群(2型糖尿病、肥胖合并代谢异常、影像提示脂肪肝等),指南建议用无创手段做分层评估,别一抱了之,也别一上来就紧张到住院。
要不要控制饮食?要,但别走极端。证据显示,减重是最有效、也是最“划算”的干预:体重下降约5%就有助于减少肝内脂肪;达到7%–10%更可能改善炎症;有研究发现≥10%减重与纤维化回退相关。重点是“可坚持的减量”,而不是“三天两头节食、反弹更狠”。

怎么吃更稳妥?思路不是某一种“神奇食谱”,而是总能量先降下来、结构更友好。地中海式、相对低脂、相对低碳,短期看都能把肝脂降下来,真正拉开差距的是你能不能长期坚持。无论选择哪一类,几条底线很一致:少含糖饮料和高糖零食(果糖过量与肝脂、转氨酶升高关联更明确);主食适量、粗细搭配;优先选非油炸的高蛋白食物(鱼、禽、豆类、酸奶等);烹调油控制用量。
喝酒要不要“一口不沾”?不同研究有过分歧,但对已经有肝脏问题或代谢风险高的人,更稳妥的建议是尽量避免,至少不要以“适量饮酒有益”为理由坚持喝。相关指南也倾向于在肥胖或已有肝病的人群中避免饮酒,以降低进展风险。
咖啡呢?总体上,规律饮用咖啡与更低的肝硬化/纤维化风险有关的研究不少,但对“必须喝多少、用哪种做法”并没有统一答案;把它当作生活里的一个小加分项即可,别指望单一饮品“逆转一切”。
需要治疗到吃药吗?多数早期患者,生活方式管理才是地基;是否需要药物,要由医生根据你的分层评估(如无创评分、弹性成像等)来定,不是一概而论。别自己买“护肝片”,也别把“转氨酶正常”当成万事大吉。
什么时候该就医?如果有黄疸、腹围快速增加、持续性右上腹痛、明显乏力消瘦,或体检提示肝脏硬度升高、转氨酶长期异常,别拖;有2型糖尿病或多重代谢异常的人,即使没症状,也建议做一次规范评估并定期随访。
这篇只做健康信息分享合法配资公司,不构成个体化医疗建议;如果你正准备“大改生活方式”,先和医生/营养师讨论一版可长期执行的方案。
金斧子配资提示:文章来自网络,不代表本站观点。